Приступ подагры – это обострение хронически протекающей болезни, спровоцированное нарушением нуклеопротеидных обменных процессов организма. Во время приступа пораженный сустав становится неподвижным, а воспаление вызывает сильную боль.

Физиология болезни
При кристаллизации солей мочевой кислоты (уратов), которые откладываются в суставах и околосуставных тканях человеческого организма, образовываются узловатые плотные тофусы, а место поражения сустава сильно воспаляется. Сопровождается приступ подагры острым болевым синдромом.
Чаще всего болезнь наблюдается у мужчин после 45 лет или женщин с низким уровнем гормона эстрогена. Однако женщины часто могут путать артроз сустава с проявлением подагры, поэтому для точного диагноза нужно сдать необходимые анализы.
Этапы развития подагры
Специалисты классифицируют стадии развития подагры на несколько видов:
- Гиперурикемия (высокое содержание уратов в крови);
- Подагрический артрит;
- Состояние ремиссии;
- Образование тофусов.
При повышенном уровне мочевой кислоты (МК) в крови, признаки заболевания почти не беспокоят человека. Время от времени в области пораженного сустава может прослеживаться боль, которая стихает через 3-4 часа. Если начать лечение подагры на этом начальном этапе, можно вовсе купировать развитие болезни.
Подагрическим артритом называют именно развитие острого приступа подагры.
Ремиссионный период – это время между возникновением последнего и следующего приступа. На стадии формирования болезни период ремиссии длится, как было упомянуто, около нескольких лет, потом этот промежуток времени постоянно укорачивается.
При формировании тофусов в области пораженных суставов, возникает сильная боль, а больные конечности не могут полноценно функционировать. Эти образования имеют характерный кремовый оттенок, могут быть разных размеров, при их самопроизвольном лопании из раны выделяется смесь беловатых кристаллов мочевой кислоты. Кожа в области образования тофусов становится тонкой и воспаляется.
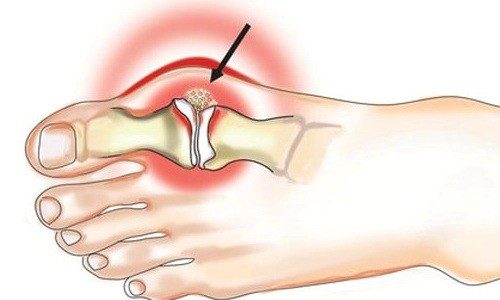
Характеристика приступа болезни
Острый приступ подагры сопровождается сильнейшими болями. Некоторые сравнивают ощущения при подагре с болью зубов или схватками при родах. Поэтому, при возникновении обострения болезни, самое главное вовремя оказать нужную первую помощь, что поможет купировать приступ подагры.
Зачастую приступ возникает ночью или рано утром. Причиной может послужить обильное переедание перед сном, неумеренное употребление алкоголя или переохлаждение конечностей. Приступ сопровождается наполнением полости пораженного сустава кристаллами солей мочевой кислоты. Сразу же возникает сильный болевой синдром, организм реагирует воспалительным процессом. Подобное явление, как правило, локализуется в районе первого плюснефалангового сустава (большого пальца стопы), реже – поражаются суставы кистей рук (у женщин). Приступ продолжается около 24 часов, после чего наступает этап ремиссии. Повторное обострение может проявиться даже через пару лет.
Симптоматика обострения подагры
О приступе подагры свидетельствуют нижеуказанные признаки:
- Сильный болевой синдром в области пораженного сустава, который нарастает в течение 2-6 часов;
- Прикосновение к суставу вызывает острые болевые ощущения;
- В области больного сустава возникает припухлость;
- Воспаляется участок кожного покрова и становится красноватого цвета;
- Утрачиваются природные функции движения сустава.
При проведении специальных клинических анализов во время приступа, в крови обнаруживается повышенное содержание лейкоцитов, С-реактивного белка, а также увеличивается скорость оседания эритроцитов.
Первая помощь при приступе
Рассмотрим, что делать при приступе подагры:
- Соблюдайте постельный режим;
- Держите больную конечность в приподнятом состоянии (например, подложите под ногу подушку);
- Избегайте контакта больной конечности с обувью или одеждой;
- Пейте как можно больше щелочной жидкости, которая способствует выведению излишних уратов из организма (2,5-3 л воды, отвара шиповника, лимонной настойки);
- Примите обезболивающее (проконсультируйтесь с врачом, какой препарат будет наиболее действенным, и не повлечет за собой побочных эффектов, к примеру, лучше не употреблять медикаменты, в состав которых входит аспирин);
- Приложите холодный компресс к пораженному участку, если прикосновения к суставу не вызывает острой боли;
- Ограничьте употребление продуктов, содержащих большое количество пуринов – вещества, которое после синтеза расщепляется на ураты, тем самым повышая уровень мочевой кислоты в организме.
Медикаментозное лечение
Когда возникает болевой приступ подагры, что делать для снятия болевых симптомов? Рассмотрим, как купировать приступ подагры помогают некоторые лекарства.
Как правило, пациенту назначается курс медикаментозной терапии. Чаще всего для лечения приступа подагры используется препарат колхицин, который в 75% случаев снимает обострение болезни. Однако, как правило, в 80% больных наблюдается побочное воздействие препарата на кишечно-желудочный тракт.
Существуют следующие показатели при употреблении данного препарата:
- Употреблять по 0,5 мг через каждые 60 минут или 1 мг через 2 часа (второй вариант приема с меньшей вероятностью вызывает токсичное поражение организма);
- Курс приема колхицина остановить, если приступ купировался, или появились побочные эффекты в виде желудочного недомогания либо расстройства;
- Суммарная дозировка препарата не должна превышать 6 мл на день;
- Лучше всего вводить данное лекарство внутривенно (нужно вводить препарат очень аккуратно, так как при попадании в окружающие ткани он может вызывать боль и даже некроз).

Другие препараты для приема во время приступа:
- Нестероидные медикаменты — индометацин или диклофенак (первый прием — 75 мг, затем через каждые 6 часов по 50 мг препарата, на вторые сутки дозировка остается 50 мг, однако увеличиваем промежуток между приемом до 8 часов, на третьи сутки – по 25 мг каждые 8 часов);
- Фенилбутазон;
- Стероидные препараты (гексацетонид, триамцинолон) по 15-30 мг для внутрисуставного введения.
Предлагаем еще некоторые рекомендации врачей:
- Нормализуйте вес своего тела, так как ожирение и лишний вес способствуют развитию подагрических приступов;
- Исключите из своего рациона продукты, содержащие пурины (жирное мясо, рыбу, бобовые, копчености, консервы);
- Откажитесь от употребления спиртных напитков, особенно коньяка и пива;
- Не включайте в курс лечения диуретики.
Физиотерапия при болезни
Эффективными методами лечения при подагре выступают следующие процедуры:
- УВЧ (воздействие на пораженный сустав высокочастотного электромагнитного поля с частотой 40,68 МГц или 27,12 МГц);
- Облучение ультрафиолетом и инфракрасными лучами;
- Ионофорез с кортикостероидами.
Больше о лечении острого приступа подагры можно узнать из предлагаемого видео:
Диета во время приступа
При лечении подагры во время обострения очень важно придерживаться определенного образа питания. Рыбу или мясо можно есть только вареное около 200 г в неделю, бульон в котором оно варилось ни в коем случае не употреблять, так как основное количество пуринов, хранящихся в мясе, перемещается в кипяток. Многие выбирают низкокалорийную диету при подагре, которая включает в свое меню большое количество овощей, фруктов и употребления больших объемов воды. Берегите свое здоровье!
